In deze blog focussen we op de verschillende mogelijke distributiestrategieën voor het COVID-19-vaccin en de hulpmiddelen. Hierbij lichten we de belangrijkste voor- en nadelen toe vanuit een logistiek en mobiliteitsstandpunt. We werkten hiervoor een aantal realistische scenario’s uit, gestoeld op assumpties.
Op de inhoud van onze vorige blog kwam er zeer veel reactie uit binnen- en buitenland. Bovendien reageerden de Belgische en regionale overheden positief. Ze toonden dat er volop gewerkt werd aan de organisatie van de COVID-19-vaccinatiecampagnes. Een specifieke logistieke taskforce ‘Operationalisering van de COVID-19-vaccinatiestrategie’ is hiervoor intussen van start gegaan. Zoals eerder in de pers aangehaald, zal er afhankelijk van het type doelgroep en de beschikbaarheid van de vaccins een strategie op maat gevolgd worden.
Gezondheidswerkers inenten on the job
Eerst en vooral veronderstellen we dat de eerstelijnsgezondheidswerkers, het ziekenhuispersoneel, het zorgpersoneel en de inwoners van woonzorgcentra lokaal in de meer dan 2 000 ziekenhuizen en woonzorgcentra zullen worden ingeënt. Dit kan gebeuren via bedrijfsgeneeskundige diensten, het eigen personeel of – zoals in het buitenland – via zogenaamde vliegende brigades die over gans het land in de ziekenhuizen en woonzorgcentra ter plaatse inenten. Dit is organisatorisch en logistiek het meest efficiënt.
We kennen dit principe nu al wanneer het CLB op scholen de klassieke vaccins toedient. We gaan er bovendien van uit dat jongeren onder 14 jaar pas tegen COVID-19 zullen worden ingeënt van zodra er meer data over deze doelgroep beschikbaar zijn. Maar ook die inentingen zullen dan vermoedelijk via de CLB’s gebeuren. Zij hebben namelijk bijzonder veel ervaring met massavaccinatiecampagnes bij jongeren, zoals de vaccinatiecampagne tegen de Meningokokken C in 2002.
Bijna zeven miljoen te vaccineren Belgen
Rekening houdend met deze veronderstellingen komen we voor België uit op een potentiële vaccinatiedoelgroep van zo’n 8 661 000 mensen die voor eind 2021 ingeënt moeten worden. Deze worden door de overheid op basis van een opgestelde doelgroepen-prioriteitenlijst sequentieel (65+, kwetsbaren, etc.) gevaccineerd. Als daarvan 80% bereid is zich te laten inenten (i.e. het doel van de minister van Volksgezondheid), spreken we over een populatie van ongeveer 6 929 000 te vaccineren inwoners. Het is op basis van dit getal dat we binnen onze denktank een aantal distributiescenario’s hebben opgelijst. We bespreken hieronder de haalbaarheid van elk van deze scenario’s, zowel vanuit het standpunt van de praktische organisatie als vanuit een totale kostenoptimalisatie. Een andere assumptie die we maken is dat een patiënt gemiddeld twee dosissen, met daartussen een tijdsinterval, toegediend dient te krijgen.
Vanuit logistiek oogpunt nemen we aan dat de stockagekosten nihil zullen zijn, aangezien deze vooral gebruik zullen maken van de distributiecentra van de vaccinproducenten en dus in de prijs van het vaccin vervat zitten. Wat betreft de last-mile-levering vanuit het distributiecentrum van de producent naar de inentingsplaats, zijn we uitgegaan van actief gekoelde vrachtwagens en bestelwagens die enkel rijden voor het transport van de vaccins. Op basis van beschikbare gegevens van de producenten veronderstelden we hierbij een basisvolume van 1 000 vials, flacons, met hierin 5 000 of 10 000 vaccins, per shipment box, met een gemiddelde van 7,5 injecties per flacon.
Centraal model
Voor de keuze van een distributiestrategie moeten we een rationale afweging en keuze maken hoe centraal of decentraal we de vaccindistributie willen aanpakken. Dit is een klassiek voorbeeld van logistieke theorie. In een centraal model hebben we bijvoorbeeld één centraal inentingscentrum dat dienstdoet om alle inwoners van het land, minus de hiervoor vermelde prioritaire groepen, in te enten. Zo zou het in theorie bijvoorbeeld kunnen dat Brussels Expo een jaar lang met alle twaalf hallen exclusief gebruikt wordt voor het toedienen van vaccins. Dit heeft vanuit een logistiek oogpunt een groot voordeel dat alles zeer centraal georganiseerd kan worden, met een relatief eenvoudig aanvoer- en voorraadbeleid voor de vaccins en hulpmiddelen.
Dit heeft echter als groot nadeel dat alle patiënten zich naar Brussel moeten verplaatsen met de auto, ingelegde busdiensten, het openbaar vervoer, etc. Je kan dus stellen dat de meest efficiënte oplossing vanuit logistiek oogpunt, de slechtste vanuit mobiliteitsoogpunt is. Dit is vermoedelijk ook de oplossing waarbij waarschijnlijk de laagste vaccinatiegraad wordt gehaald. Studies tonen een correlatie aan tussen lagere inentingsgraden en een grotere mobiliteitsinspanning van de te inenten persoon, indien die de verplaatsing te disproportioneel vindt.
Besluit: het scenario met centraal model heeft relatief lage logistieke kosten, maar erg hoge mobiliteitskosten voor de in te enten patiënten.
Decentrale aanpak
In het andere uiterste van het spectrum van distributiescenario’s situeert zich de zeer decentrale aanpak waarbij bijvoorbeeld de verdeling van de vaccins over gans het land via apothekers en dokters plaatsvindt. Vanuit logistiek oogpunt is dit scenario organisatorisch een ware nachtmerrie. Er moet namelijk voor elk distributiepunt een bijzonder gedetailleerde en telkens aanpasbare logistieke planning opgemaakt worden. Bovendien is het verlies van vaccins potentieel hoog, aangezien iedere flacon een aantal vaccindosissen bevat. Gezien de beperkte houdbaarheid van de vaccins na het openen van de flacon, is het niet ondenkbaar dat er vaak maar twee of drie vaccins per geopende flacon gebruikt zullen worden. Ook de distributiekosten, de zogenaamde last mile, liggen hier zeer hoog, zeker omdat de leveringen actief of passief gekoeld dienen te gebeuren. Ook de verdeling van de hulpmiddelen, zoals spuiten en naalden, is door de fijnmazige distributie bijzonder complex. Een groot voordeel is echter de grote proximiteit voor de patiënten die gemiddeld maximum een paar kilometer moeten afleggen om het vaccin te laten toedienen.
Besluit: het scenario van de decentrale aanpak heeft erg hoge logistieke kosten, maar lage mobiliteitskosten voor de in te enten patiënten, en meer garantie op een hoge vaccinatiegraad.
Het logistieke- en mobiliteitsoptimum zal ergens tussen beide hierboven beschreven extreme scenario’s liggen. Daarom werkten we een aantal scenario’s tussen de volledig centrale en decentrale opties verder uit:
1) een provinciale verdeling met één inentingscentrum voor elk van de 11 provincies
2) een arrondissementele verdeling, met één inentingscentrum voor elk van de 43 arrondissementen
3) een verdeling per eerstelijns huisartsenwachtpost (73 huisartsenwachtposten zijn hierin meegenomen)
4) een verdeling op postcodeniveau met één inentingscentrum voor elk van de 1169 postcodes
Een combinatie van deze scenario’s is natuurlijk ook een mogelijkheid. De omvang van het vaccinatiecentrum hangt ook af van het aantal in te enten inwoners. De berekeningen hieronder geven gemiddeldes weer.
Kosten in de verschillende distributiescenario’s
De grafiek hieronder toont hoe de kosten van de last mile en mobiliteit zich verhouden in de verschillende distributiescenario’s. We houden rekening met de assumpties dat het medische personeel acht uur per dag werkt en dat de leveringen actief gekoeld gebeuren met vaste routes voor het vervoer van zowel passieve als niet gekoelde vaccinboxen. Verder is ook de assumptie genomen dat een vaccinator per uur ongeveer 20 patiënten kan inenten, omdat er voldoende administratieve ondersteuning zal worden geboden. Daarnaast is er vanuit gegaan dat een huisarts, door een lagere graad van administratieve ondersteuning, maar 10 vaccins per uur zal kunnen zetten. Ook is voor het mobiliteitsvraagstuk opgenomen dat de verplaatsing van een patiënt ongeveer 0,35 EUR per km kost en dat er geen tijdswaarde voor de patiënt meegerekend wordt.
- De gemiddelde kilometers naar het punt van vaccinatie zijn in het centrale model gerekend als punt tussen Brussel en de respectievelijke provinciehoofdsteden;
- voor de provinciale aanpak de gemiddelde afstand 15 km;
- voor de arrondissementsaanpak 10 km;
- voor de postcodeaanpak 5 km;
- en voor het volledig decentrale model 2 km.
Om het voorraadverlies, de shrink, te kunnen becijferen, rekenen we als gemiddelde prijs voor een vaccin 15 EUR. We gingen ervan uit dat er zes dagen op zeven (scenario 1) of in het weekend (scenario 2) ingeënt kan worden. Kostprijsmatig lijkt dit niet zoveel verschil te maken, als we abstractie nemen van een potentieel hogere loonkost in het weekend.
Bij deze simulaties maken we ook abstractie van eventuele bewakingskosten ter voorkoming van diefstal van de vaccins. Deze kosten zouden structureel ook duurder worden naarmate de graad van decentralisatie toeneemt. Er wordt ook abstractie gemaakt van de huur- en opzetkost voor de lokalen waarin de vaccinaties zullen plaatsvinden. De vaccinleveranciers verpakken de vaccins in multidosisflacons en leveren geen volledig voorverpakt vaccin inclusief injectienaald en spuit zoals bij een klassiek griepvaccin. Daarom moet naast de vaccindistributie bovendien een parallelle distributie van hulpmiddelen zoals naalden, spuiten, ontsmettingsmateriaal en naaldboxen opgezet worden. Het fijnmazig verdelen via huisartsen en apotheken is hierdoor een substantieel complexere logistieke opdracht. Deze bijkomende complexiteit werd echter niet doorgerekend in deze simulatie.
Grafiek 1: Kosten per jaar, exclusief vaccin en hulpmiddelen
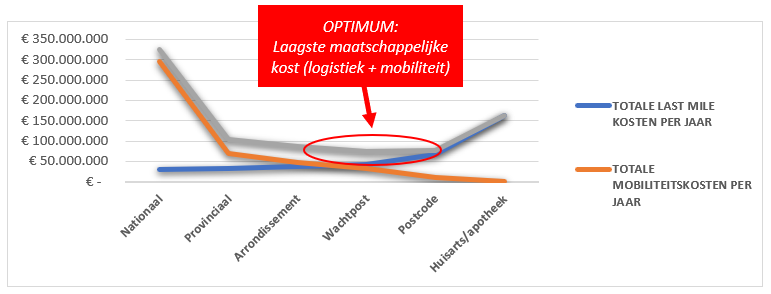
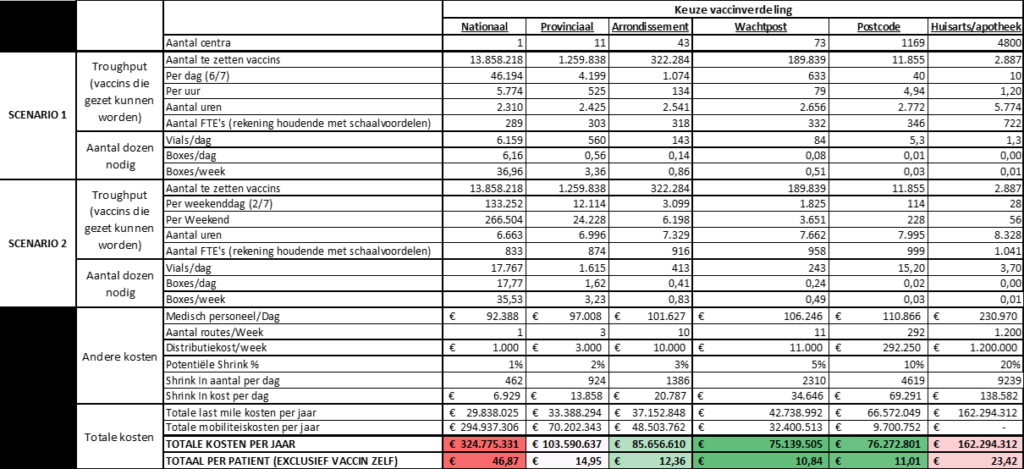
Deze simulaties tonen aan dat er een typische logistieke kostenstructuur ontstaat waarbij er een delicaat evenwicht gezocht wordt tussen enerzijds stijgende logistieke distributiekosten en anderzijds dalende mobiliteitskosten voor de meer decentrale scenario’s en vice versa voor de meer centrale scenario’s. Het optimum ligt volgens onze berekening ergens tussen de opzet per arrondissement en huisartsenwachtpost. Hierbij zijn de logistieke kosten beheersbaar, en de mobiliteitsinspanningen van de patiënten door de proximiteit van het vaccinatiecentrum beperkt. Bovendien kan de logistieke organisatie en het productiviteits- en vaccinverlies beheersbaar gehouden worden op de 43 arrondissementele vaccinatiepunten of op 73 huisartsenwachtposten. Bovenstaande grafiek geeft de geschatte vaccinatiekosten aan van de vaccinatiecampagne. De opbouw kan in onderstaande tabel worden gevonden.
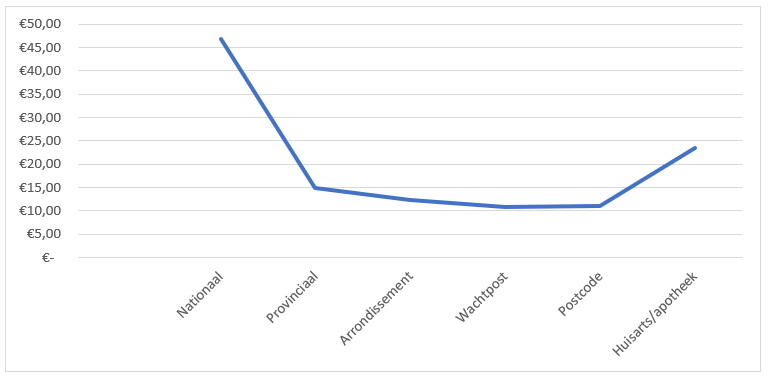
Per patiënt zal dit de volgende kosten geven, zoals weergegeven in onderstaande grafiek 2.
Hoewel het logistiek optimaal is, is het een utopie om te opteren voor een volledig centrale aanpak. Dit scenario zou betekenen dat er dagelijks bijvoorbeeld in Brussels Expo meer dan 40 000 mensen moeten worden ingeënt. Daarvan de mobiliteit regelen en de social distancing respecteren, is een onhaalbare kaart. Bij het berekende optimum, per arrondissement/huisartsenwachtpost, spreken we over ongeveer 1 000 tot 3 000 mensen per dag, afhankelijk van scenario 1 of 2, die dienen ingeënt te worden. Hiervoor zullen ongeveer 2 tot 21 medici per dag per huisartsenwachtpost/arrondissement inentingen moeten uitvoeren, afhankelijk van het scenario. Deze medische bezetting kan een mix zijn van huisartsen, verplegend personeel, medici van het leger, apothekers, rode kruismedewerkers etc.
Extra logistieke uitdaging afhankelijk van type vaccin
Als we naar het type vaccin gaan kijken en de beschikbare info analyseren, dan stelt er zich een bijkomend probleem. De beschikbare data geven aan dat de mRNA-vaccins momenteel een hogere bescherming geven bij de 65+-groepen. Als ervoor geopteerd zou worden om dit type vaccin te gebruiken voor de 65+-doelgroep en de vaccinatie te laten uitvoeren door de lokale huisartsen, dan stelt zich het probleem van de toelevering van het vaccin. Aangezien twee mRNA-vaccins sowieso op -20 graden en zelfs op -70 graden moeten vervoerd worden, creëert dit een bijzonder complexe logistieke uitdaging. Het is onmogelijk om een huisarts of een apotheek te kunnen beleveren met een vaccinbox van -70 graden, wetende dat het minimaal aantal vials per box in deze gevallen 25 (= 125 injecties) zal zijn. Deze vaccins kunnen enkel geaggregeerd via vaccinatiecentra geleverd worden.
We besluiten dat het logisch is dat de eerstelijnsgezondheidswerkers, het ziekenhuispersoneel, het zorgpersoneel en de inwoners van woonzorgcentra lokaal in hun werk- of woonomgeving prioritair ingeënt worden. Voor de verdere uitrol van de vaccinaties is vanuit maatschappelijk oogpunt een volledige centrale aanpak onhaalbaar. Vanuit logistiek en organisatorisch standpunt is het echter niet aangewezen om te opteren voor een zeer decentrale distributie tot op het niveau van postcode of apotheker/huisarts.
Het optimum vanuit logistiek, mobiliteits- en organisatorisch haalbaarheidsoogpunt is een verdeling van het vaccin in goed georganiseerde vaccinatiecentra die per arrondissement of huisartsenwachtpost opgezet worden. Een combinatie van scenario’s is natuurlijk ook mogelijk. Onze berekeningen tonen aan dat dit een uitdagende, maar haalbare kaart is. Het blijft echter een huzarenstukje om dit op korte termijn te organiseren.
Denktank Corona Vaccine Distribution
- Wouter Dewulf – Professor Luchtvaarteconomie aan UAntwerpen
- Roel Gevaers – Professor Supply chain management en Last mile logistics aan UAntwerpen
- Wim Tiest – Director of infectious disease programme strategy van eTheRNA immunotherapies NV
- Frank Van Gelder – Consultant Pharma & Air freight en Secretary General van Pharma.aero